El seminograma determina la cantidad y calidad del semen.
El seminograma es una prueba que mide los valores tanto cualitativos como cuantitativos del semen. En este sentido, puede realizarse ante la sospecha de algún tipo de contratiempo que pueda deberse a la infertilidad masculina. Exploraremos a fondo esta definición más adelante.
Esta prueba se recomienda de forma previa a las distintas técnicas de reproducción asistida. Dependiendo de los resultados del seminograma se podrán extraer distintos diagnósticos y determinar el mejor procedimiento a seguir.
A lo largo de este artículo exploraremos la definición de seminograma o espermiograma para familiarizarnos con esta técnica. Además, veremos las principales afecciones que esta prueba puede mostrar.
Esperamos que la información que te ofrecemos a continuación sea útil e interesante; y que pueda ayudarte en caso de necesitar la realización de un seminograma.


Seminograma: ¿Qué es y cuál es la similitud con el espermiograma?
Tal y como comentábamos, el seminograma, también conocido como espermiograma, es una prueba que determina los valores cuantitativos y cualitativos de una muestra de semen. Este análisis se lleva a cabo con el objetivo de conocer el grado de fertilidad masculina.
Los resultados del seminograma pueden mostrar distintos aspectos como los siguientes:
- Morfología de los espermatozoides.
- Cuánta movilidad tienen.
- El número que tiene el varón.
- El volumen y PH del semen.
Si tienes más dudas sobre en qué consiste esta prueba, el Doctor Eric Saucedo nos la explica en el siguiente vídeo:
En este enlace puedes acceder a nuestro canal de YouTube.
Seminograma: ¿Cómo se realiza esta prueba?
El procedimiento que debemos seguir para la realización de esta prueba y la obtención del diagnóstico posterior es sencillo. Podemos distinguir dos fases bien diferenciadas, que son la recogida de la muestra y el análisis en laboratorio. A continuación comentamos cada una de ellas.
Primer paso: Recogida de la muestra
El primer paso es conseguir la muestra que más adelante será analizada. Esta se consigue por medio de la masturbación.
Es necesario que, tanto manos como genitales, sean aseados correctamente de forma previa a la extracción de la muestra. Del mismo modo, el semen se introducirá dentro de un recipiente estéril. En este sentido, se consigue contaminar lo menos posible el contenido, de manera que los resultados del seminograma sean los más fiables posible.
Es importante que el total del semen eyaculado sea llevado al laboratorio, por lo que se recomienda notificar al personal de la clínica de fertilidad o del laboratorio en caso de que no sea de este modo. Por ejemplo, la falta de una parte de la muestra puede deberse al derrame por accidente de esta.
¿Dónde puede realizarse la recogida de la muestra?
Dependiendo de la clínica, la recogida de la muestra puede realizarse en casa; para su posterior traslado al laboratorio, o en las propias instalaciones de la clínica de fertilidad.
Es aconsejable que se recoja la muestra en la clínica, ya que esta necesita de condiciones específicas para ser conservada. Estas pueden ser relativas a la temperatura o la exposición a la luz.
Segundo paso: Análisis en laboratorio
Una vez terminada la recogida de la muestra, esta se transportará al laboratorio. Es en este momento donde se realizará el análisis que conocemos como seminograma o espermiograma.
De forma posterior, se comunicarán los distintos resultados obtenidos al paciente y se examinarán las distintas opciones a seguir a partir de este punto.
Estos resultados pueden tardar entre 2 y 3 días para estar resueltos y disponibles.

¿Cómo debe prepararse el paciente para un seminograma?
No es necesario seguir ningún tipo de tratamiento previo a la realización de esta prueba. No obstante, es necesario que el paciente lleve a cabo la recogida de la muestra tras un pequeño periodo de abstinencia sexual. Este será aproximadamente de 2 a 4 días. Incluye tanto las relaciones sexuales como la propia masturbación.
¿Qué valores mide un seminograma?
Una vez que hemos repasado a fondo tanto la definición como la realización de un seminograma, procedemos a examinar los valores que este determina.
Los distintos parámetros que se miden con esta prueba se dividen en dos grandes categorías. Podemos decir que se llevan a cabo un análisis macroscópico y otro microscópico. A continuación, mostramos las variables que se estudian en cada uno de ellos.
Análisis macroscópico
Este primer análisis se encarga de determinar las características más genéricas relacionadas con la muestra. De esta manera, estudia los siguientes valores:
- Volumen: Podemos decir que la muestra debería tener un volumen suficiente para que la cantidad de semen sea considerada óptima y suficiente.
- Color: Podemos afirmar que el color adecuado para la muestra se sitúa en una gama de blancos. Estos pueden tener un tono que se acerque más al gris o al amarillo. Si la muestra posee otro color puede deberse a algún tipo de afección. El semen puede presentar un aspecto demasiado transparente u opaco. Esto puede deberse a la presencia de leucocitos o a una concentración elevada de espermatozoides respectivamente.
- Licuefacción: Proceso por el que el semen se vuelve menos compacto. Suele producirse pasados 20 minutos desde la recogida de la muestra a temperatura ambiente. Si el tiempo de licuefacción es demasiado alto puede considerarse anormal y estar causado por algún tipo de afección. Este proceso permite el correcto análisis de la muestra en el laboratorio.
- pH: El valor del pH nos informa sobre la acidez o alcalinidad del semen. Las alteraciones de este parámetro pueden estar ocasionadas por problemas ubicados tanto en las vesículas seminales como en la propia próstata.
Análisis microscópico
Una vez realizado el análisis macroscópico, se procede al análisis microscópico. En el se podrá conocer el comportamiento de los espermatozoides. Hablamos de los valores estudiados en este segundo análisis a continuación.
- Morfología: Es necesario visualizar la forma de los espermatozoides dentro de la muestra. Esta debería contener un porcentaje adecuado de espermatozoides con un aspecto o morfología considerados como normales.
- Concentración espermática: Se define como la cantidad de espermatozoides que se pueden encontrar por cada mililitro de semen. Este valor suele medirse en millones por mililitro. La prueba medirá tanto la concentración espermática por mililitro como la total del líquido eyaculado completo.
- Movilidad: La movilidad de los espermatozoides y la forma de moverse son también valores determinantes en un seminograma. La forma de moverse puede categorizarse en: movilidad progresiva, movilidad no progresiva o ausencia de movilidad. En este sentido, es conveniente que la mayor parte de la muestra posea movilidad. También es necesario que exista un porcentaje de movimiento alto del tipo de movilidad progresiva.
- Recuperación de espermatozoides móviles: El REM o recuperación de espermatozoides móviles es uno de los valores representados gracias a los resultados del seminograma. Esta variable mide la cantidad de espermatozoides que poseen una movilidad considerada adecuada por cada mililitro eyaculado.
- Vitalidad: Este valor mide el número de espermatozoides vivos en el total de la muestra. Este debe ser lo más alto posible.
- Leucocitos: Si la presencia de leucocitos es demasiado elevada en la muestra se puede sospechar de afecciones o irregularidades.
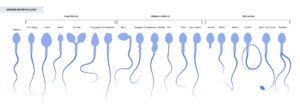

Seminograma resultados: ¿Qué anomalías puede detectar un espermiograma?
Entre las distintas anomalías que pueden diagnosticarse a raíz de un seminograma se encuentran algunas como las siguientes:
- Normozoospermia: La muestra se considera normal, sin ningún dipo de afección. En este caso no se da la infertilidad masculina, ya que la muestra de semen analizada en el seminograma o espermiograma presenta los valores óptimos.
- Oligozoospermia: La cantidad de espermatozoides presentes en el semen eyaculado es menor de lo que debería. En este sentido, las posibilidades de lograr un positivo en embarazo disminuyen. Las distintas técnicas de reproducción asistida pueden ayudar a conseguirlo. Dependiendo de la cantidad de espermatozoides presentes en el semen eyaculado, podremos diferenciar entre oligozoospermia leve, moderada o grave. Este grado definirá la fertilidad del paciente. Existen otras alteraciones relacionadas con la cantidad de espermatozoides en el semen, como son la criptozoospermia y la la azoospermia.
- Criptozoospermia: Hablamos de criptozoospermia cuando el paciente sufre una alteración muy severa en relación con la concentración de espermatozoides.
- Azoospermia: Se define como la ausencia total de espermatozoides, por lo que la infertilidad masculina es estos casos es plena.
- Necrozoospermia: Gran parte de los espermatozoides presentes en la muestra no están vivos. No es de extrañar que en la muestra de un paciente sano aparezcan gametos masculinos inertes. La necrozoospermia solo se dará en caso de que esta cifra sea muy elevada.
- Astenozoospermia: La mayoría de los espermatozoides no dan signos de movilidad. De este modo, su capacidad para llegar hasta el óvulo y poder fecundarlo es muy reducida.
Como podemos observar, las afecciones que puede mostrar un seminograma o espermiograma son bastante amplias y relativas a las distintas características que se estudian en esta prueba.
Seminograma precio: ¿Cuánto cuesta la realización de la prueba?
El precio de la prueba es variable. Puede depender de la clínica de fertilidad en la que se vaya a realizar el seminograma, por lo que no existe una cantidad fija determinada.
¿Existen hábitos o circunstancias que condicionen la fertilidad masculina?
Para finalizar este artículo, creemos importante compartir algunos hábitos y circunstancias que pueden afectar directamente a la fertilidad masculina.
- Tabaco: Fumar puede disminuir la producción de espermatozoides debido a las sustancias nocivas que contiene el tabaco. Además de la concentración espermática, la movilidad de los espermatozoides y su morfología también pueden verse afectadas. Por otra parte, el consumo habitual de drogas como puede ser la marihuana también se traduce en una reducción de la calidad del semen producido y eyaculado.
- Alcohol: Del mismo modo que el tabaco, el consumo de alcohol de forma regular puede causar irregularidades y afecciones en el semen de un varón.
- Edad: Actualmente tanto los hombres como las mujeres comienzan la búsqueda del embarazo a edades más tardías. La calidad del semen puede reducirse a medida que un hombre se encuentra en edades más avanzadas.


¿Necesitas un seminograma?
En caso de necesitar más información sobre la prueba o quieras realizar un seminograma, no dudes en ponerte en contacto con nosotros. Estaremos encantados de asesorarte y ayudarte durante el proceso.